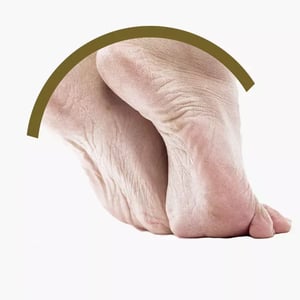
PIEDE PIATTO
Il piede piatto è una condizione in cui l'arco plantare è più basso del normale, con conseguente appoggio quasi completo della pianta del piede sul suolo.
Può essere patologico o fisiologico.
- Se non è sintomatico o degenerativo, si tratta di una semplice caratteristica, come il colore degli occhi.
- Se invece provoca dolore e limitazioni funzionali al paziente, influenzandone la qualità di vita, necessita di un supporto medico. In questo caso si definisce come “progressive collapsing foot”.
In questo articolo trovi una guida completa per riconoscere il piede piatto patologico e i sintomi che produce. Scopri inoltre come si diagnostica e quali opzioni terapeutiche, conservative e chirurgiche, sono oggi disponibili.
- Cos'è il piede piatto
- Come si distingue fra normalità e patologia
- La gestione di un piede piatto NON patologico
- I sintomi del piede piatto patologico
- Le caratteristiche anatomiche del piede piatto
- Le conseguenze di un piede piatto patologico
- Diagnosi
- Classificazione del piede piatto
- Cause del piede piatto
- Terapia conservativa
- Uso di plantari
- Medicina rigenerativa
- Opzioni chirurgiche
- Il decorso post-operatorio
- Il ritorno all’attività sportiva
- Le attività di ricerca del mio gruppo sul piede piatto
- FAQ
Cos’è il piede piatto
Il piede piatto è forse la più comune deformità del retropiede.
La sua caratteristica principale è la presenza di un arco plantare più basso della norma e quindi di una superficie d’appoggio più ampia. Per questo nei test con i piedi bagnati l’impronta risulta insolitamente larga: l’intera pianta del piede, o quasi, tocca la superficie e rimane visibile sulla carta.
Infatti il piede piatto, o piede pronato, è una condizione in cui l’arco plantare tende a cedere. Questa struttura è formata dalle ossa del piede, dai legamenti e dai tendini che lo sostengono e quando cede, il piede ruota verso l’interno.
Di conseguenza, il calcagno tende a spostarsi verso l’esterno, come compenso.

Si tratta di una condizione congenita, che può causare sintomi dolorosi e squilibri. Tuttavia non riguarda solo il piede, ma può influire anche sulle articolazioni dell’arto interessato.
Il termine “piede piatto” racchiude uno spettro molto diverso di condizioni, non sempre patologiche.
- Nell’infanzia, fino ai 6-7 anni, è fisiologico e tende a correggersi spontaneamente con la crescita.
- Anche quando permane in età adulta può essere una caratteristica innocua. Per alcuni tipi di sport, come il nuoto, è addirittura vantaggioso.
- Quando provoca dolore o limitazioni funzionali, in genere è considerato patologico.
- Anche in presenza di un peggioramento progressivo della deformità, che col tempo va a danneggiare le strutture circostanti, si parla di piede piatto patologico. Scientificamente viene detto “progressive collapsing foot”.
Quando è una semplice caratteristica anatomica il piede piatto può essere asintomatico o, tutt’al più, esporre il paziente ad infiammazioni ricorrenti a livello delle strutture che vengono maggiormente sollecitate.
Come si distingue fra normalità e patologia
Come accennato sopra, il piede piatto o pronato non è necessariamente una condizione patologica. Per esempio è una condizione normale nei bambini fino agli 8-10 anni e non sempre crea problemi, anche quando lo sviluppo fisiologico del piede non lo porta a normalizzarsi.
Nello stesso modo un piede piatto adulto non necessita per forza di un intervento chirurgico. In questo caso è fondamentale visitare con attenzione il paziente e fare le domande giuste per valutare i sintomi. Dopo la diagnosi, può essere utile programmare controlli negli anni, mentre viene messa in atto una terapia conservativa.
Per quanto riguarda i sintomi, il dolore è una importantissima discriminante. Può essere continuo o intermittente e si manifesta solitamente dopo uno sforzo continuato, spesso lungo il tendine tibiale posteriore. Talvolta anche a riposo il paziente non trova pace, tormentato dai crampi.
Ma il dolore non è l’unico parametro da tenere in considerazione. Esistono casi in cui, pur non essendo la sintomatologia presente in modo continuo e invalidante, l’anatomia del piede evidenzia una condizione instabile e tendente al progressivo peggioramento.
Per stabilire se un piede pronato sia patologico e se richieda un intervento, sarà necessaria una visita specialistica con un medico esperto. Questa deve tenere conto di tutti i fattori connessi e guidare il paziente lungo il percorso conservativo o chirurgico adatto alle sue esigenze.
La gestione di un piede piatto non patologico
Immaginiamo il complesso piede/caviglia come una marionetta governata da muscoli e tendini, che dall’alto ne guidano il movimento.
I muscoli che lavorano su un braccio di leva sfavorevole, nel caso specifico del piede piatto sono tre:
-
tricipite (polpaccio)
-
tibiale posteriore
-
flessori di alluce e dita
Sono questi muscoli che più frequentemente daranno segni di affaticamento. Crampi al polpaccio o alle dita del piede in flessione, dolore a livello del polpaccio, o, più in basso, alla fascia plantare.
Oltre a questi sintomi muscolari, possono presentarsi dolori da sovraccarico biomeccanico sulla superficie laterale del piede, poco sotto il malleolo peroneale, in un’area chiamata seno del tarso.
Tutti questi sintomi, muscolo-tendinei e articolari, sono migliorabili con:
- esercizio fisico terapeutico, che ne ottimizzi forza e resistenza (attività di potenziamento in eccentrico);
- attività di rieducazione muscolare e propriocettiva.
Ricordiamo che il piede e la caviglia non sono “monadi” isolate e disconnesse dal resto del piede. Pertanto, un piede piatto fisiologico beneficerà di un esercizio fisico volto a migliorare la performance di tutti i muscoli del nostro corpo coinvolti nella stazione eretta e nel passo.
Non scordiamoci, quindi, di guardare più in su del piede:
- potenziamento del quadricipite;
- stretching di tricipite (polpaccio), ma anche della muscolatura posteriore della coscia;
- mobilità del bacino;
- attività di tono-trofismo degli addominali (core-stability).
Nel video qua sotto puoi vedere due esempi di esercizi utili:
Non dimentichiamo neanche che l’esercizio muscolare deve essere affiancato da una attività di rieducazione del corpo ad utilizzare la forza acquisita. Ecco che un’attività di potenziamento isometrico del quadricipite sarà ottimizzata da una serie di affondi, possibilmente eseguita su tappetini morbidi tipo “balance”, in cui il piede possa affondare e rieducarsi a propriocettività.
All'esercizio fisico terapeutico, infine, può essere utile affiancare modifiche dell’appoggio con plantari e scarpe dedicate, durante l’attività sportiva o nella quotidianità.
Quando invece il piede piatto è effettivamente patologico, la situazione è più complessa.
I sintomi del piede piatto patologico
Piede piatto o PTT disease: sono diversi modi per definire patologie molto simili.
Oggi il termine scientificamente più corretto per indicarlo è “progressive collapsing foot”.
Si tratta di una deformità complessa che coinvolge più articolazioni. Può arrivare a determinare patologie dell’avampiede (quali alluce valgo e dita a griffe), ma può anche provocare alterazioni a livello della caviglia.
I sintomi iniziali in genere sono tre:
- dolore mediale, che si colloca a livello del tendine tibiale posteriore
- dolore laterale, sotto al malleolo esterno, dovuto a un sovraccarico dell’articolazione sotto-astragalica
- crampi frequenti al polpaccio o alla fascia plantare
Nel seguente video trovi una guida visiva per identificare e distinguere i sintomi dolorosi causati dal piede piatto:
Questi sintomi hanno cause specifiche, dovute all’anatomia del piede e della sua deformazione.
Caratteristiche anatomiche del piede piatto
Sono 3 le strutture che vengono coinvolte quando si parla di piede piatto:
- l’astragalo
- il calcagno
- il tendine tibiale posteriore
Da un punto di vista squisitamente medico e ortopedico il piede piatto vede infatti un “collasso” dell’astragalo. Questo tende a verticalizzarsi, mentre il calcagno tende a valgizzarsi.

Usando una terminologia più semplice e meno tecnica, il piede piatto si presenta con la tendenza della parte centrale del piede ad appiattirsi e cedere verso l’interno, mentre il calcagno viene spinto per compenso verso l’esterno.
Il tendine che più di tutti soffre per questa alterazione della forma è il tibiale posteriore che si ritrova teso e stirato nel tentativo di sorreggere la volta plantare.
Il legamento che cede, facendo perdere stabilità, è lo spring legament.
Le conseguenze di un piede piatto patologico
Quando il piede piatto è instabile (instabilità peritalare mediale) il tendine che si ammala è il tendine tibiale posteriore.
Si tratta di vere e proprie tendiniti che evolvono in tendinopatie croniche e degenerative, inducendo una condizione patologica. E’ una condizione che inizialmente può essere curata conservativamente, ma che nelle sue evoluzioni richiede un approccio chirurgico. Questo varia in base alle caratteristiche della deformità e alla sua evolutività.
Tuttavia, il tendine tibiale posteriore non è l’unica struttura ad ammalarsi e probabilmente non è la principale.
- Il collasso dell’astragalo verso l’interno è determinato da una lassità del comparto legamentoso interno del piede, costituito dal legamento deltoideo (nella caviglia) e dalla sua prosecuzione nel piede (spring legament).
- Oggi, il mondo scientifico dà più attenzione all’insufficienza di questo complesso legamentoso (spring legament) e alla necessità della sua ricostruzione, che non alla tendinopatia del tendine tibiale posteriore, la quale non è presente in ogni progressive collapsing foot e che ha più le caratteristiche di conseguenza piuttosto che di causa del problema.
- A queste strutture legamentose coinvolte si aggiunge il ruolo di un altro complesso legamentoso, tra calcagno e astragalo, definito legamento interosseo cruciforme. E’ un legamento il cui ruolo è rimasto inesplorato negli anni, per la sua posizione anatomica ampiamente affondata tra astragalo e calcagno.
 Tac in carico di un piede piatto pre-intervento con assi di riferimento per le deformità.
Tac in carico di un piede piatto pre-intervento con assi di riferimento per le deformità.
Esistono autori che danno un ruolo importante all’insufficienza di quest'ultimo legamento, proponendone la ricostruzione, come una soluzione alla patologia del piede piatto patologico. Noi riteniamo che serva equilibrio e sia importante guardare con interesse alle novità scientifiche, ma non essere suggestionati dalle mode scientifiche senza dati al loro supporto.
Pertanto, spring legament, tendine tibiale posteriore e legamento intereosseo (cruciforme) sono tutti parametri da considerare, senza che uno sia da privilegiare sull’altro.
Inoltre, nel piede piatto il rischio principale è proprio l’evolutività, ossia la tendenza a progredire e peggiorare nel tempo.
La TAC in carico ha permesso di individuare il problema, studiarlo e disegnare un percorso terapeutico che sia di prevenzione, diagnosi precoce e cura. Anche la denominazione è cambiata, con una definizione innovativa più utile a discrivere realmente il piede piatto patologico per quello che è: Progressive Collapsing Foot.
Questa condizione, solo nei suoi stadi più avanzati, può coinvolgere la caviglia ed essere responsabile di artrosi.
Sono casi isolati, non frequenti e complessi da curare. Possono arrivare a richiedere soluzioni chirurgiche che prevedano protesi di caviglia in associazione a osteotomie o artrodesi di correzione del retropiede.
E’ chiaro che un piede piatto patologico, può dare dolori in aree lontane l’una dall’altra, anche opposte, interne ed esterne, ma la patologia è la stessa. Per questo è fondamentale una visita medica specialistica e non un approccio casuale al problema.
Diagnosi di piede piatto
Per questa diagnosi sono fondamentali:
- la storia del paziente;
- il suo lavoro;
- lo sport praticato;
- l’osservazione dell’usura delle sue scarpe.
Tutto questo fa parte dell’anamnesi. Per prendere delle decisioni specifiche ci si baserà poi su radiografie eseguite in carico, cioè stando in piedi, per un'indagine di primo livello.
Infatti, è in posizione eretta che il piede lavora e fa male ed è in posizione eretta che va studiato. Questo è il motivo per cui una radiografia in carico offre spesso più informazioni di una risonanza magnetica (esame che si esegue sdraiati).
Tuttavia, in alcuni planning chirurgici, possono risultare necessarie anche altre proiezioni.

Ricostruzione in 3D di un piede piatto pre-intervento, con assi di riferimento per le deformità.
Nel mio personale planning chirurgico ritengo importante richiedere una proiezione radiografica, ideata dal collega Charles L. Saltzman, che si esegue in carico, da posteriore con inclinazione del raggio a 20 gradi.
Si tratta di una semplice radiografia effettuata in una posizione che consente di studiare meglio la correlazione tra la posizione del calcagno, dell’astragalo e della tibia. Aiuta a descrivere e studiare l’apice della deformità.
Per studiare patologie legamentose e tendinee concomitanti, come quelle che coinvolgono il tibiale posteriore, lo spring ligament o il legamento deltoideo, possono essere richieste risonanza ed ecografia, ma hanno indubbiamente un ruolo minore.
Tuttavia, oggi, la TAC in carico, come accennato sopra, è un esame fondamentale per diagnosticare un piede piatto che evolve e peggiora.
Si tratta di uno studio TAC eseguito con una tecnologia che permette di acquisire l’esame in piedi.
Permette, infatti, di andare ad osservare parametri aggiuntivi:
- Faccetta sottoastragalica anteriore: l’articolazione sottoastragalica (articolazione tra calcagno e astragalo) è infatti costituita da due componenti articolari (in alcune sue varianti anatomiche addirittura da 3). Lo studio specifico della sottoastragalica anteriore in carico è un potente indice di predittività dell’evoluzione del piede piatto patologico. Ci dice se dobbiamo agire e con quanta fretta.
- Impingement sinus tarsi: indica se l’articolazione sottoastragalica è diventata pienamente artrosica e quindi deve essere riallineata con il suo sacrificio (artrodesi sottoastragalica) o se il piede piatto può essere ricostruito preservando ogni sua funzione e movimento. E’ il motivo per cui in alcuni casi è importante scegliere il momento giusto in cui operarsi: non arrivare troppo presto, ma neanche troppo tardi.
- Rielaborazione con sistema supportati da AI (Intelligenza Artificiale) per planning chirurgico e valutazione funzionale. Le immagini TAC in carico possono essere supportate da sistemi che utilizzano AI per ottenere delle valutazioni funzionali dei sovraccarichi articolari e per ottenere dei planning chirurgici che assomiglino a dei veri e propri rendering dell’intervento. Mettono in condizioni il chirurgo di sapere prima quale chirurgia eseguire, con quali strumenti e quale inclinazione o correzione sia necessaria.
Spesso i pazienti chiedono anche della classificazione in gradi del piede piatto.
Classificazione del piede piatto
Con orgoglio posso affermare che una delle classificazioni più utilizzate per parlare di piede piatto è quella di Bluman e Mark Myerson, il mio maestro.
La classificazione di Bluman e Myerson prevede una suddivisione dei gradi di piattismo del piede in 4 gradi a seconda dell’interessamento:
- del retropiede isolato,
- del retropiede,
- dell'avampiede,
- di piede e caviglia.
Inoltre prende in considerazione la possibilità di ridurre o meno la deformità manualmente.
Si parla, pertanto, di piede piatto flessibile (correggibile manualmente) o piede piatto rigido (non correggibile).
La classificazione benché molto intuitiva, comprende vari sottogruppi e ci aiuta ad analizzare con precisione la clinica per proporre una terapia efficace, spesso chirurgica, al paziente.
La classificazione tradizionale in gradi
Il privilegio di questa classificazione è la semplicità:
- primo grado per il piede piatto patologico che merita iter conservativo;
- secondo grado per il piede piatto flessibile, ossia correggibile con osteotomie senza necessità di utilizzare artrodesi e, quindi, senza bloccare alcuna articolazione;
- terzo grado per il piede piatto rigido, che richiede interventi di artrodesi di retropiede, senza coinvolgere la caviglia;
- quarto grado per il piede piatto avanzato che ha coinvolto nella patologia la caviglia. Puo’ richiedere l’utilizzo di protesi di caviglia associate a procedure di correzione del retropiede (osteotomie e artrodesi).
Una classificazione più moderna e precisa
Oggi, l’introduzione della TAC in carico come metodologia diagnostica ha portato a superare la classificazione in gradi semplice e schematizzata, introducendo il concetto di Progressive Collapsing Foot con una classificazione e un algoritmo terapeutico più elaborato.
Siamo di fronte davvero ad una rivoluzione epocale, in cui, nei centri di riferimento, abbiamo accesso a una tecnologia che permette di studiare il piede in carico (ossia stando in piedi), offrendo immagini reali, tridimensionali e non “piatte”, su due dimensioni, come nel caso di una radiografia.
Questo ha permesso di sviluppare misurazioni nuove e di riutilizzare angoli e misure lineari valide per le radiografie piane in modo diverso e più completo.

E’ chiaro che il Progressive Collapsing Foot è molto più complesso di quanto non sembrasse in passato.
Si è di fronte ad una patologia che ha una evoluzione fluida ed in cui è importante comprendere la deformità per pianificare ed agire tempestivamente ed evitare un peggioramento della prognosi per il paziente.
La classificazione proposta dal Consensus Internazionale rappresenta lo standard più moderno per descrivere e inquadrare questa patologia. Essa supera la visione
“monofattoriale” centrata sul tendine tibiale posteriore, riconoscendo che la deformità è multiplanare e può coinvolgere più strutture contemporaneamente.
Gli obiettivi di questa nuova classificazione sono:
- Descrivere progressive collapsing foot (PCFD) come una deformità multiplanare e multifattoriale.
- Distinguere la flessibilità dalla rigidità della deformità.
- Identificare quali aree anatomiche sono coinvolte (retropiede, mesopiede, avampiede, caviglia).
- Permettere combinazioni tra classi per rappresentare casi complessi.
La struttura della classificazione si articola su due livelli:
- Stadio (I–II): indica la flessibilità o rigidità della deformità.
- Classe (A–E): identificano le aree anatomiche prevalentemente coinvolte.
Gli stadi sono:
- Stadio I (Flessibile): la deformità è correggibile manualmente; le articolazioni non sono ancora rigide.
- Stadio II (Rigido): la deformità è fissa e non correggibile; le articolazioni risultano artrosiche o bloccate.
Le classi sono:
- A (Retropiede): Valgismo del calcagno
- B (Mesopiede): Abduzione dell’avampiede, il piede “scappa” verso l’esterno
- C (Avampiede/colonna mediale): Instabilità della colonna mediale
- D (Articolazioni peritalari instabili): Sublussazione della sottaostragalica
- E (Eventuale coinvolgimento della caviglia)
L’importanza clinica di questa classificazione, stressata dal collega Cesar Netto, è che aiuta a comprendere non solo “se” il piede è collassato o no, ma “come” lo è, e “quanto” è ancora correggibile.

Questa precisione permette una pianificazione terapeutica più personalizzata, distinguendo i casi che possono beneficiare di trattamenti conservativi da quelli che richiedono chirurgia ricostruttiva o di fusione.
In una sintesi divulgativa per il paziente, quando valutiamo un piede collassante, cerchiamo di capire due cose:
- Se la deformità è ancora flessibile o già rigida.
- Quali aree del piede sono coinvolte.
Ogni piede può quindi essere descritto con una combinazione di lettere e numeri, ad esempio:
- 1AB: piede flessibile con valgismo del retropiede e abduzione dell’avampiede.
- 2ACE: piede rigido con deformità del retropiede, instabilità mediale e coinvolgimento della caviglia.
Questa descrizione aiuta il paziente a comprendere meglio la propria situazione e a seguire un percorso terapeutico mirato.
La TAC in Carico ha quindi rivoluzionato la comprensione del piede piatto, ma ha anche un impatto profondo sull’operatività di chi ha a disposizione questo strumento, che, oggi è anche un vero e proprio strumento operativo.
Infatti, grazie ad applicazioni come BoneLogic (Disior – Paragon28 – Zimmer Biomet), al mio gruppo è possibile eseguire un planning delle correzioni, comprendendo ed analizzando su un modello tridimensionale l’impatto di ogni correzione scheletrica.
L'imaging si fa operatività.
Realtà aumentata e robotica sono applicazioni future che anche in questo campo ci permetteranno di migliorare ulteriormente.
Cause del piede piatto
In realtà non si conosce una vera e certa eziologia del piede piatto. La genetica sicuramente è alla base di questa patologia, ma vi sono anche forme acquisite.
Un ruolo importante, ma ancora non pienamente compreso è svolto dal tendine d’Achille. Infatti un tricipite surale contratto può forzare il piede in un atteggiamento di pronazione.
Un altro imputato è il tendine tibiale posteriore che va spesso in crisi, provocando dolore nel paziente con sindrome pronatoria. Anche in questo caso però non è ben chiaro se il dolore a livello del tibiale posteriore sia la causa o la conseguenza del piede piatto e quindi del cedere della volta mediale.
Tutttavia, il principale imputato oggi è l’instabilità peritalare (le articolazioni che coinvolgono l’astragalo), dovuta ad una insufficienza o lesione dello spring legament (legamento interno tra astragalo e scafoide) e di legamento interosseo cruciforme tra astragalo e calcagno.
Le forme acquisite sono principalmente di tre tipi:
- post-traumatiche;
- legate ad altre patologie come l’artrite reumatoide;
- neurologiche (molto più rare e più tipiche del piede cavo).
È scorretto pensare invece che l’obesità possa essere la causa principale del piede piatto, ma è corretto ritenerla un acceleratore della patologia per diversi motivi.
In primis, il sovraccarico meccanico, ma non ultimo la propensione a sviluppare infiammazione nei pazienti obesi. Questo fenomeno è conseguente all’iperinsulinemia. Ad esso si aggiunge il disequilibrio ormonale. Insieme hanno un’azione sinergica negativa sull’evoluzione della stabilità, avendo un impatto sulla funzione di tendini e legamenti.
Il piede piatto non sintomatico non si cura, a meno che non manifesti caratteristiche evolutive particolari.
Tuttavia, ricordiamo che il piede lavora in sinergia con l’arto inferiore, che lavora in sinergia con il corpo intero.
Pertanto, prenderci cura del nostro benessere significa anche indirettamente prendersi cura del nostro piede piatto. Ma è vero anche il contrario.
Ricordiamo che oggi davvero il piede è un considerato un pilastro della nostra “longevità”.
La longevità dipende da:
- alimentazione
- salute emotiva
- equilibrio endocrinologico
- esericizio fisico
Lavorano tutti in sinergia l’uno con l’altro, ma è possibile affermare che il quinto cerchio della nostra personale olimpiade del benessere sia proprio il piede che ci permette di camminare, muoverci e tenerci in forma.
Pertanto, se abbiamo un piede piatto fisiologico e vogliamo mantenerlo tale, è utile mangiare bene, non aumentare di peso, ma anche e soprattutto introdurre nella nostra settimana una routine almeno bisettimanale di esercizio fisico dedicato.
Questo deve includere:
- riscaldamento aerobico generale
- tonotrofismo (meglio se in eccentrico) del tricipite
- tonotrofismo (meglio se isometrico) del quadricipite
- core-stability (tono-trofismo addominale, ma non solo: attenzione a tutto ciò che ci aiuta a stare in piedi)
- trasformazione della forza con affondi e gesti che ricreino passo e corsa.
Questa è la principale terapia conservativa, mentre il ruolo dei plantari o altre ortesi nel piede piatto fisiologico è minimo.
È, infatti, opinione diffusa che un plantare possa correggere una deformità o prevenirla. Non è vero!
L’unica eccezione vale per gli atleti professionisti o sportivi ad alta richiesta funzionale.
Il piede piatto nello sportivo: soluzioni conservative
Negli sportivi, uno studio del passo associato alla comprensione da parte del medico del gesto tecnico sportivo e delle metodologie di allenamento, può indurre prescrizioni di terapie ed ortesi che aiutino il soggetto a spingersi un po’ oltre i propri limiti, rendendo più efficiente il suo “sistema piede e caviglia”.
Un ulteriore distinguo meritano i maratoneti ed i runners più in generale. Qui l’evoluzione delle calzature rende necessaria una consultazione con uno specialista, che non può risolversi nell’opinione del tecnico del negozio di articoli sportivi, per quanto preparato possa essere.
Una guida autorevole aiuta la prevenzione e permette di scegliere correttamente tra scarpe da pronatore o neutre. Nella maggior parte dei pazienti si consiglia una scarpa ad elevato potere ammortizzante neutra, anche in presenza di un piede piatto fisiologico.
Recentemente ha preso piede un’attenzione verso una nuova filosofia di calzatura definita minimalista. Si tratta di una tipologia di corsa che la contrario di quanto descritto sopra prevede una calzatura con minimo potere ammortizzante e una tecnica di corsa che sia praticamente bare-foot (a piedi nudi).E’ indubbiamente un argomento stimolante, che non è precluso a priori allo sportivo che ha un piede piatto fisiologico, ma che richiede un opportuno training alla tecnica di corsa ed un passaggio graduale a questo tipo di calzature.
Se negli sportivi possono essere utili, è nei pazienti sintomatici che i plantari trovano maggiore applicazione.
L’uso dei plantari nei pazienti con sindrome pronatoria
A differenza dei casi asintomatici, nel paziente comune che lamenta sintomatologia, il plantare può rappresentare un valido strumento di compenso. Certo non può garantire la correzione, ma quando indossato favorisce i tendini sofferenti, facendoli lavorare su bracci di leva più vantaggiosi.

Anche in questo caso, come per lo sportivo, esistono calzature con modifiche particolari (quali le famose MBT o, per pazienti con deformità più gravi, le “scarpe ortopediche”) che possono, in casi selezionati, rappresentare un valido aiuto.
Un ulteriore strumento, in caso di deficit legamentoso, sono i tutori che, tuttavia, sono spesso una soluzione temporanea, da utilizzare in attesa che il paziente guarisca dall’instabilità con un’opportuna riabilitazione o dopo un’eventuale scelta chirurgica.
Ovviamente, quand’anche ci si trovi di fronte ad una patologia da non operare sarà importante utilizzare sia i plantari quanto le terapie (Cheltherapy, Laser E2C, TecarTerapia, InterX): i due trattamenti devono coesistere per dare il massimo dei risultati sia in termini di efficacia che di ottimizzazione dei tempi di guarigione.
Medicina rigenerativa e piede piatto
Nell’ultimo miglio, quello che precede la scelta chirurgica, le infiltrazioni con PRP (fattori della crescita) e le cellule multipotenti del tessuto adiposo (grasso) possono ancora dare qualche risultato.
Si potrà procedere con tali infiltrazioni solo in assenza di danni neurologici e quando il piede è compensato da un punto di vista biomeccanico.
La tecnica consiste in un prelievo di sangue del paziente, che viene poi centrifugato. Grazie a questo processo è possibile estrarre i fattori di crescita dell’individuo, responsabili della rigenerazione tissutale. In pratica, per il paziente, questo tipo di terapia si risolve in un prelievo ed una conseguente iniezione tendinea o peritendinea di un prodotto derivato dal proprio sangue.
Proprio in merito all’utilizzo delle cellule multipotenti, l’esperienza del mio team ha contribuito a tracciare delle linee guida importanti in ambito di patologia tendinea e cellule staminali, grazie ad uno studio randomizzato a doppio cieco pubblicato nel 2018 su KSSTA, rivista scientifica di riferimento del settore.
Per descrivere in modo comprensibile le principali differenze fra le due tecniche sono solito dire ai miei pazienti che il PRP introduce dei fattori che inducono la riparazione tissutale (i “mattoni” utili alla guarigione), mentre le cellule multipotenti aggiungono a questi fattori vere e proprie cellule in grado di rigenerare tessuti (è come avere oltre ai “mattoni” dei bravi “muratori” in grado di assemblarli, velocizzando la ricostruzione del tessuto).
Le cellule multipotenti del tessuto adiposo sono una tecnologia sicura e già disponibile. Stiamo accertandone l’eventuale maggiore efficacia rispetto al PRP.
Gli interventi chirurgici per il piede piatto
Quando parliamo di chirurgia per il piede piatto è importante distinguere fra il paziente adulto e quello pediatrico.
Il piede piatto nel bambino può essere corretto attraverso un intervento mini invasivo sfruttando le capacità di crescita del piccolo paziente. Fino ai 13-14 anni di età le cartilagini di accrescimento non fuse permettono di poter approfittare della crescita ossea per indurre una correzione nel piede. Si parla di endortesi senotarsica e di calcaneo-stop.
Sono due procedure chirurgiche, molto simili, che mirano alla correzione del piede basandosi su un meccanismo di “stop” nei confronti della volta plantare che quindi, non tende più a cedere.

L’intervento per la correzione nell’adulto è un’opzione nei casi in cui il trattamento conservativo non ha avuto l’effetto sperato o in cui si prevede una forte evolutività in deformità non riducibili, rigide.
Le tipologie di intervento per il piede piatto dell’adulto sono varie, a seconda della gravità della deformità e quindi della maggiore o minore flessibilità e della localizzazione dell’apice della deformità.
- Nei primi gradi di piede piatto abbiamo ancora margine per eseguire interventi di osteotomia del calcagno e transfer tendinei. Si tratta di interventi che non sovvertono completamente l’anatomia del piede, ma che mirano a ripristinarla nel modo meno invasivo possibile.
- Nei casi in cui questo non sia più possibile, per la gravità della deformità sono necessari interventi di artrodesi, cioè fusione di una o più articolazioni, per ricreare la normale forma del piede e riportarlo in asse. Si tratta di interventi più importanti, ma con un alto tasso di soddisfazione da parte del paziente che può osservare, in maniera ancora più lampante rispetto ai precedenti interventi citati, il cambiamento nella forma dell’arto. Il mio team oggi li esegue senza incisioni e con soluzioni mini-invasive percutanee, avendo introdotto con affidabilità nella gestione delle grande deformità tecnologie simili a quelle impiegate per la correzione dell’alluce valgo mini-invasiva. Queste soluzioni mini-invasive non riducono i tempi di guarigione scheletrica piena che, in questi casi sono sempre di 3-4 mesi, ma riducono i rischi di complicanze, quali infezioni e ritardi di guarigione della cute, riducono l’esperienza del dolore post-operatorio e sono compatibili con un carico immediato nel post-operatorio.
- Nei casi in cui si parli di un piede piatto con coinvolgimento della caviglia (piede piatto di grado 4) si deve obbligatoriamente estendere l’indicazione anche a questa articolazione. Qui è d’obbligo un intervento di duplice artrodesi o preferibilmente di artrodesi associata ad una protesi alla caviglia
. L’obiettivo di questi interventi è di arrestare l’evoluzione della deformità, riallineare l’arto e preservare la funzione ed il movimento della caviglia. Si tratta tuttavia di pazienti eccezionali e di casi limitati che spesso vengono convogliati in centri di eccellenza vista la loro particolarità. Ci auguriamo di vederne e curarne sempre meno, grazie alla diffusione di un'opportuna conoscenza e prevenzione, che passa attraverso la diagnosi precoce e l’utilizzo di tecnologia diagnostica come TAC in carico.
 Tac in carico post-intervento, con assi di riferimento che mostrano la correzione delle deformità.
Tac in carico post-intervento, con assi di riferimento che mostrano la correzione delle deformità.
Chiudiamo menzionando che di recente è stato proposto anche nell’adulto l’utilizzo di tecniche chirurgiche efficaci per la correzione del piede pediatrico (calcagno stop ed endortesi).
Sono argomenti a cui il mio gruppo si è dedicato. Abbiamo descritto in una review pubblicata su una rivista di riferimento internazionale quale dovrebbe essere il ruolo dedicato a queste tecniche nell’età adulta: molto limitato, in pazienti selezionati.
Il decorso post-operatorio
I moderni approcci anestesiologici, discussi con il paziente durante la visita e approfonditi con l’anestesista durante il pre-ricovero, permettono di ridurre significativamente il dolore nella prima notte, prolungando l’anestesia dell’arto a diverse ore dopo l’intervento e fino al giorno dopo. Ciò permette al paziente una prima notte post-operatoria in piena serenità.
Con il nostro team di anestesisti dedicati, abbiamo ulteriormente migliorato questo approccio, offendo un servizio di pre-anestesia. Si tratta di un pre-condizionamento del dolore eseguibile con radiofrequenze o crioanestesia. Sono procedure che addormentano le sensazioni del dolore senza avere un impatto sul movimento e che quindi permettono una riabilitazione efficace e libera da dolore.
In effetti, queste procedure sono facoltative e vengono eseguite circa 20 giorni prima della chirurgia, si attivano pienamente a circa 20 giorni dall’esecuzione ed hanno una durata di circa 6 mesi, permettendo al paziente di muovere e di camminare sezza dolore per la durata del percorso di recupero.
L’attenzione al dolore del paziente è fondamentale per offrire un recupero più sereno e ridurre la farmaco-dipendenza.
Il paziente esce dalla sala operatoria con uno stivaletto leggero in vetroresina compatibile con il carico completo. Lo manterrà in sede per 3 o 4 settimane (in base al caso e alle procedure eseguite).Viene dimesso generalmente dopo una o due notti, quando la farmaco dipendenza per il dolore è molto ridotta.
Nell’immediato post-operatorio e nel periodo di immobilizzazione sono fondamentali:
- carico immediato: il paziente viene educato al carico dal fisioterapista il giorno dopo la chirurgia in modo che a casa conosca i suoi “compiti” e le sensazioni (camminare 15 minuti a pieno carico 4 volte al giorno, nonostante le iniziali sensazioni negative);
- mantenere l’arto in posizione elevata per evitare che si gonfi;
- muovere le dita del piede attivamente e passivamente;
- mantenersi in forma lavorando su potenziamento isometrico del quadricipite;
- attività di tono-trofismo addominale.
I tempi per un pieno recupero variano a seconda del paziente.
Il ritorno all’attività sportiva
Il ritorno in campo dipende da vari fattori:
- l’età del paziente;
- la stadio di deformità di partenza;
- la tipologia di intervento eseguito.
Generalmente, osteotomie e transfer tendinei richiedono tempi di immobilizzazione brevi (circa 30 giorni). Permettono una ripresa del carico sull’arto operato a circa 4 settimane dall’intervento, il ritorno alla guida dopo circa 50 giorni ed una completa soddisfazione del paziente, in relazione all’entità dell’intervento, con ripresa dell’attività sportiva dopo 3/5 mesi.
 Foto di paziente con piede piatto bilaterale dopo la correzione chirurgica del piede sinistro.
Foto di paziente con piede piatto bilaterale dopo la correzione chirurgica del piede sinistro.
I tempi per le procedure di artrodesi sono indubbiamente più lunghi, ma il periodo di scarico (impossibilità di appoggiare l’arto) raramente eccede i 50 giorni.
Per tutti i pazienti l’idrokinesiterapia (riabituarsi a camminare in un contesto protetto qual è quello garantito dall’acqua) è una tecnica riabilitativa che velocizza sensibilmente il recupero.
Le attività di ricerca del mio gruppo sul piede piatto
Il piede piatto, sindrome pronatoria, disfunzione del tendine tibiale posteriore, o, meglio ancora, progressive collapsing foot, è una patologia a cui il mio gruppo si è dedicato da sempre. Curando pazienti, facendo ricerca e promuovendo conoscenza.
Abbiamo studiato l’impiego delle correzioni scheletriche nello sportivo, al fine di testarle e renderle efficaci anche per coloro che abbiano una richiesta funzionale elevata (Usuelli FG, Di Silvestri CA, D'Ambrosi R, Maccario C, Tan EW. Return to sport activities after medial displacement calcaneal osteotomy and flexor digitorum longus transfer. Knee Surg Sports Traumatol Arthrosc. 2018 Mar;26(3):892-896. doi: 10.1007/s00167-016-4360-2. Epub 2016 Oct 15. PMID: 27744576.). Oggi questo articolo scientifico rappresenta un punto di riferimento per il ritorno allo sport di tanti atleti professionisti e non.
Ci siamo dedicati a misurare la reale efficace degli interventi pediatrici una volta che il paziente giunge a fine crescita, confermando che un bambino con un piede piatto patologico in età pediatrica trae beneficio a lungo termine dalla correzione (Indino C, Villafañe JH, D'Ambrosi R, Manzi L, Maccario C, Berjano P, Usuelli FG. Effectiveness of subtalar arthroereisis with endorthesis for pediatric flexible flat foot: a retrospective cross-sectional study with final follow up at skeletal maturity. Foot Ankle Surg. 2020 Jan;26(1):98-104. doi: 10.1016/j.fas.2018.12.002. Epub 2018 Dec 21. PMID: 30598422.)
Abbiamo studiato l’utilizzo di tecniche note per il paziente pediatrico (endortesi e calcaneostop) nel paziente adulto e abbiamo chiaramente mostrato il reale spazio (limitato) che dovrebbe essere dedicato a queste tecniche nell’adulto (Usuelli FG, Montrasio UA. The calcaneo-stop procedure. Foot Ankle Clin. 2012 Jun;17(2):183-94. doi: 10.1016/j.fcl.2012.03.001. Epub 2012 Apr 4. PMID: 22541519.).
Queste tecniche presentano il vantaggio della mini-invasività e il fatto di agire all’apice delle deformità. Tale vantaggio è imprescindibile in un paziente con un piede in fase di crescita, ma purtroppo non è ugualmente efficace in un paziente adulto.
Il tasso di fallimento di questa soluzione riportato in letteratura è superiore al 30% ed è per questo motivo che abbiamo sviluppato una linea guida che limiti questa soluzione.
L’area dove indubbiamente la nostra attività di ricerca ha avuto il massimo impatto sulla cura della patologia è la diagnosi con TAC in carico e l’operatività guidata con sistema AI e TAC in carico.
Abbiamo infatti studiato con TAC in carico l’anatomia dell’articolazione sottoastragalica, individuando dei pattern che predispongono il paziente pediatrico a sviluppare un piede piatto patologico ancor prima che questo sia evidente.
Partendo da questi presupposti e nuovi principi, li abbiamo applicati alla popolazione adulta. Questo ci ha permesso di essere più efficaci con le nostre scelte di prevenzione.
Siamo andati oltre ed abbiamo individuato i pazienti che beneficiano dalla chirurgia con osteotomie e quali ne beneficiano meno, avendo sviluppato un planning completamente eseguibile con TAC in carico e mediato da Intelligenza Artificiale.
Oggi grazie a questo, nel mondo, si eseguono osteotomie più precise e sempre meno procedure di artrodesi.
Siamo convinti che il potenziale diagnostico della TAC in carico in ambito di piede piatto patologico debba essere messo prima o poi a disposizione di ogni paziente, perchè questa tecnologia ha un impatto profondo sulla bontà delle cure che si possono ricevere.
Per questo stesso motivo, abbiamo fondato Foot and Ankle Academy, grazie al supporto di Humanitas University, di cui sono Adjunct Professor.
In questo contenitore di Formazione, invitiamo ogni 2 anni i chirurghi più importanti nel nostro mondo scientifico a condividere con i nostri discenti la loro esperienza. Mettiamo a disposizione la nostra esperienza ed i nostri risultati scientifici, convinti che creare un network di chirurghi, che partano da un bagaglio di conoscenze comuni fondate su capacità chirurgica e innovazione tecnologica, permetta ai nostri pazienti di ricevere il trattamento migliore ed ai chirurghi di migliorare giorno dopo giorno con maggior entusiasmo e consapevolezza.
FAQ: Domande frequenti sul piede piatto
Di seguito rispondiamo ad alcune domande che i pazienti ci pongono spesso sul piede piatto: dalla diagnosi alle opzioni di trattamento, fino all'intervento chirurgico. Per un approfondimento su ciascuno di questi temi, rimandiamo alle rispettive sezioni nell'articolo qui sopra.
Come faccio a capire se ho il piede piatto?
Il modo più semplice è il test dell'impronta bagnata: bagna la pianta del piede e appoggiala su un foglio di carta. Se l'impronta è quasi completa, senza la caratteristica rientranza al centro corrispondente all'arco plantare, è probabile che tu abbia il piede piatto.
Un altro segnale è il cedimento verso l'interno della caviglia quando sei in piedi: il calcagno tende a inclinarsi verso l'esterno e il margine interno del piede si avvicina al suolo. La conferma diagnostica richiede però una visita ortopedica con radiografia in carico, che consente di misurare con precisione l'altezza dell'arco e valutare eventuali alterazioni delle strutture ossee e tendinee.
Cosa comporta avere il piede piatto?
Dipende dal tipo e dalla gravità della condizione. Il piede piatto non patologico, quello che non causa dolore né deformità progressive, è semplicemente una caratteristica anatomica e non comporta conseguenze rilevanti.
Quando invece è patologico, il cedimento dell'arco plantare altera la distribuzione del carico su tutto l'arto inferiore. Le conseguenze più frequenti sono dolore al piede e alla caviglia, tendinopatia del tendine tibiale posteriore, infiammazioni ricorrenti, e, nel tempo, sovraccarichi a carico di ginocchio, anca e colonna vertebrale. Nei casi avanzati non trattati si può sviluppare un'artrosi delle articolazioni del retropiede.
Come si cura il piede piatto?
Il trattamento dipende dalla gravità. Nella maggior parte dei casi si parte da un approccio conservativo: plantari ortopedici personalizzati, che correggono il posizionamento del piede e redistribuiscono il carico; fisioterapia per rafforzare la muscolatura intrinseca del piede e del tibiale posteriore. Nei periodi di infiammazione acuta si aggiungono farmaci antinfiammatori o infiltrazioni.
Quando la deformità è evolutiva e la terapia conservativa non è sufficiente, si valuta l'intervento chirurgico. Le tecniche disponibili (osteotomie, trasferimenti tendinei, artrodesi selettive) vengono scelte in base al tipo di deformità e all'età del paziente.
Quanto costa l'intervento per il piede piatto?
Il costo varia in modo significativo in base alla struttura, alla città, alla tecnica chirurgica e alla complessità del caso.
In Italia, in regime privato, un intervento per il piede piatto adulto ha un costo che può oscillare tra i 3.000 e gli 8.000 euro circa, inclusi anestesia e degenza. In alcune strutture convenzionate con il SSN è possibile accedere all'intervento in regime di ricovero ordinario, con il solo costo del ticket.
La valutazione preoperatoria, che include visita specialistica, esami radiografici e pianificazione chirurgica, è il primo passo per ricevere un preventivo preciso e personalizzato.
Come si opera il piede piatto?
Non esiste un'unica tecnica: la chirurgia del piede piatto adulto è altamente personalizzata.
Gli interventi più utilizzati combinano più procedure nello stesso atto operatorio:
-
Osteotomie di correzione delle ossa del retropiede (in particolare del calcagno e dell'astragalo) per ripristinare l'allineamento dell'arco plantare.
-
Ricostruzione o trasferimento del tendine tibiale posteriore quando è insufficiente o leso.
-
Artrodesi selettiva, nei casi più avanzati con artrosi delle articolazioni sottoastragaliche.
L'intervento viene eseguito in anestesia loco-regionale o generale, con un ricovero tipicamente di una o due notti. I tempi di recupero variano in base alla complessità: nelle forme meno gravi si può riprendere il carico entro poche settimane; negli interventi più estesi il percorso riabilitativo può durare alcuni mesi.
Il piede piatto si può correggere senza operazione?
No, ma nella maggior parte dei casi possono essere controllati i sintomi.
I plantari personalizzati, la fisioterapia e le terapie fisiche consentono di gestire efficacemente il piede piatto non progredito, riducendo dolore e infiammazione e prevenendo il peggioramento della deformità.
Tuttavia, le terapie conservative non correggono la deformità strutturale già presente: agiscono sul compenso biomeccanico e sul dolore, non sull'anatomia. La correzione definitiva dell'allineamento osseo, quando necessaria, richiede l'intervento chirurgico.
BIBLIOGRAFIA
Efrima B, Barbero A, Ovadia JE, Indino C, Maccario C, Usuelli FG. Classification of the Os Calcis Subtalar Morphology in Symptomatic Flexible Pediatric Pes Planus Deformity Using Weightbearing CT and Distance Mapping. Foot Ankle Int. 2023 Apr;44(4):322-329. doi: 10.1177/10711007231156605. Epub 2023 Mar 15. PMID: 36920029.
Efrima B, Barbero A, Ramalingam K, Indino C, Maccario C, Usuelli FG. Three-Dimensional Distance Mapping to Identify Safe Zones for Lateral Column Lengthening. Foot Ankle Int. 2023 Oct;44(10):1061-1069. doi: 10.1177/10711007231185328. Epub 2023 Aug 5. PMID: 37542418.
Myerson MS, Thordarson DB, Johnson JE, Hintermann B, Sangeorzan BJ, Deland JT, Schon LC, Ellis SJ, de Cesar Netto C. Classification and Nomenclature: Progressive Collapsing Foot Deformity. Foot Ankle Int. 2020 Oct;41(10):1271-1276. doi: 10.1177/1071100720950722. Epub 2020 Aug 28. PMID: 32856474.
Ellis S, de Cesar Netto C, Prissel MA. Progressive Collapsing Flatfoot Deformity. Foot Ankle Spec. 2022 Aug;15(4):369-376. doi: 10.1177/19386400221115224. PMID: 35912414.
Indino C, Villafañe JH, D'Ambrosi R, Manzi L, Maccario C, Berjano P, Usuelli FG. Effectiveness of subtalar arthroereisis with endorthesis for pediatric flexible flat foot: a retrospective cross-sectional study with final follow up at skeletal maturity. Foot Ankle Surg. 2020 Jan;26(1):98-104. doi: 10.1016/j.fas.2018.12.002. Epub 2018 Dec 21. PMID: 30598422.
Usuelli FG, Di Silvestri CA, D'Ambrosi R, Maccario C, Tan EW. Return to sport activities after medial displacement calcaneal osteotomy and flexor digitorum longus transfer. Knee Surg Sports Traumatol Arthrosc. 2018 Mar;26(3):892-896. doi: 10.1007/s00167-016-4360-2. Epub 2016 Oct 15. PMID: 27744576.
Efrima B, Benady A, Dahmen J, Kerkhoffs GMMJ, Karlsson J, Usuelli FG. Revolutionising orthopaedic imaging: From 2D radiography and computed tomography to 3D volumetric radiography. J Exp Orthop. 2025 Feb 13;12(1):e70161. doi: 10.1002/jeo2.70161. PMID: 39957835; PMCID: PMC11826055.
Efrima B, Barbero A, Benady A, Halimi YG, Dahmen J, Kerkhoffs GMMJ, Karlsson J, Indino C, Maccario C, Usuelli FG. The Battleship technique: A reliable method to quantify intraarticular distance maps patterns and correlate hindfoot alignment. J Exp Orthop. 2025 Mar 7;12(1):e70190. doi: 10.1002/jeo2.70190. PMID: 40059955; PMCID: PMC11888772.
Guelfi M, Pantalone A, Mirapeix RM, Vanni D, Usuelli FG, Guelfi M, Salini V. Anatomy, pathophysiology and classification of posterior tibial tendon dysfunction. Eur Rev Med Pharmacol Sci. 2017 Jan;21(1):13-19. PMID: 28121362.
Usuelli FG, Montrasio UA. The calcaneo-stop procedure. Foot Ankle Clin. 2012 Jun;17(2):183-94. doi: 10.1016/j.fcl.2012.03.001. Epub 2012 Apr 4. PMID: 22541519.
Grün W, Pozzessere E, Luo EJ, Mansur NSB, Acker A, Vermorel PH, Lintz F, Netto CC. More than meets the eye? evaluating 3D printing for progressive collapsing foot deformity classification. J Foot Ankle Surg. 2025 Sep 25:S1067-2516(25)00283-2. doi: 10.1053/j.jfas.2025.09.004. Epub ahead of print. PMID: 41015331.